El positivismo lógico ha sido superado por la filosofía de la ciencia desarrollada durante el siglo XX y hoy nadie cree en la existencia de verdades objetivas. La sociología de la ciencia y la tecnología han demostrado como los avances científicos y tecnológicos no solo son debidos a evidencias sino, sobre todo, a la construcción de consensos que acaban privilegiando unas explicaciones sobre otras por motivos sociales, culturales, políticos o económicos.

El reduccionismo está siendo superado por las ciencias de la complejidad y hoy se empieza a asumir que el conocimiento de lo más pequeño solo abre interrogantes sobre su interacción en los sistemas complejos biológicos: no habrá muchas más balas mágicas como la penicilina y las soluciones para las enfermedades más prevalentes (cánceres de óraganos sólidos, demencia, enfermedades pulmonares, cardiovasculares, etc..) vendrán de nuevas metodologías de investigación, como la medicina de red, y de una perspectiva sistémica (holismo post-genómico) capaz de integrar variables fisiológicas, genéticas, psicológicas y medioambientales, y priorizar las intervenciones que, en todo caso, tendrán que ser individuales y colectivas.

La necesidad de atender al contexto de producción de conocimiento, no solo a sus valores empíricos, es fundamental para enfrentarnos a la nueva complejidad que impone la revolución tecnocientífica donde intereses económicos, académicos y profesionales interactúan de manera intensa y continuada. A pesar de todos estos cambios los profesionales sanitarios siguen siendo positivistas ingenuos, confían en los hallazgos de ensayos clínicos y el poder terapéutico de medicamentos y tecnologías, sobre todo de las más nuevas y caras.
Esta perspectiva que combina una explicación simple de la realidad biológica con una visión ingenua de los procesos de producción, difusión y aplicación del conocimiento se sustenta en tres pilares: la metodología (si el método es bueno, el producto es verdadero); la integridad del científico, experto o institución (si declaran sus conflictos de interés, su trabajo es confiable) y la regulación (si entra en el mercado superando la evaluación de las agencias entonces el producto es efectivo y seguro)
Pues bien, en los últimos años ha habido algunas publicaciones que podemos llamar hitos que desmontan cada uno de estos pilares de la confianza. Stegenga en su Medical Nihilism explica detalladamente la maleabilidad del método científico y de cómo se van introduciendo decisiones de «grano fino» en cada paso del proceso de investigación que responden al interés predominante: obtener resultados a favor del producto experimental en ensayos clínicos y revisiones sistemáticas.

Prasad y Cifu demuestran como esa maleabilidad instrumentalizada por los interese económicos está determinando una tasa de revocaciones médicas inaceptable: 4 de cada 10 prácticas médicas, hoy en día consideradas indicadas por su apoyo empírico, serán revocadas por la imposibilidad de reproducir los resultados o, directamente, por obtenerse resultados contrarios durante experimentos replicativos.

Además del método, los profesionales sanitarios mantienen sus confianza en la ciencia y tecnologías médicas gracias a que confían en la integridad de investigadores, académicos y clínicos debido a que declaran sus conflictos de interés. Sheldom Krimsky lleva más de 40 años analizando la efectividad de la declaración y gestión de los conflictos de interés en la medicina y acaba de recopilar sus textos en su último libro.

Hace unos años, David Michaels demostró la capacidad de las corporaciones para dominar el conocimiento en relación con los riesgos medioambientales o nutricionales. Ni Krimsky ni Michaels encuentran alguna iniciativa en relación con la transparencia que haya demostrado mejorar ni la independencia de los procesos de construcción, difusión y aplicación del conocimiento, ni la calidad y credibilidad de los productos y recomendaciones de expertos e instituciones.

El tercer pilar en el que se basa la ingenua confianza de los profesionales sanitarios en el conocimiento biomédico es el de la regulación. Si el medicamemento o la tecnología llega al mercado es porque ha superado las condiciones de efectividad y seguridad que exigen las agencias reguladoras. Davis y Abraham en su monumental obra demostraron como la política ha ido minando las garantías científicas exigidas para introducir nuevos productos farmacológicos y tecnológicos en el mercado y, por tanto, concluyen, hoy no es posible decir que si un fármaco o tecnología está en el mercado es que es suficientemente efectivo y seguro.
A pesar de la incertidumbre obvia que este panorama trasmite (paradigma de conocimiento inadecuado y salvaguardas del conocimiento ineficaces) los profesionales, políticos, gestores y ciudadanos siguen confiando en el sistema y aceptando que expertos e instituciones técnicas, que participan de la visión y objetivos de empresas, start-ups y corporaciones capaces de influirles, son los que deben tomar las decisiones. Este sistema tecnocrático es legitimado por una sociedad ingenuamente positivista y que permite que sean los expertos los únicos que puedan extraer conclusiones válidas, aceptar qué procedimientos de evaluación son los adecuados y, finalmente, permitir y normalizar su capacidad de incidencia política para que el sistema sanitario introduzca una u otra tecnología o fármaco.
Los mensajes sobre la objetividad de la ciencia y la independencia del desarrollo tecnológico combinados con la defensa (interesada) que de las salvaguardas (método, transparencia y regulación) hacen empresas e instituciones profesionales, son las coartadas perfectas que permiten que este enorme poder experto siga funcionando sin resistencia y, en nombre de unos supuestos hechos incontrovertibles, dominando los procesos de toma de decisiones en biomedicina. Ejemplos como la prematura introducción de la vacuna del VPH en todo el mundo o la construcción del pánico que llevó a la compra masiva de un inútil Tamiflu, ilustran la capacidad determinante del entramado ciencia maleada, expertos no independientes y legitimidad tecnocrática.
Lo cierto es que estos expertos no han sido capaces de prever o controlar los riesgos emergentes en biomedicina como el sobre-diagnóstico, el sobre-tratamiento, los problemas de seguridad, la crisis de innovación, la dificultad del paradigma reduccionista y la medicina basada en evidencia para dar respuesta a la complejidad de la cronicidad, la estandarización de la práctica sanitaria y su control por aparatos burocráticos y empresariales o el desperdicio de recursos sanitarios en intervenciones no efectivas con el costo de oportunidad que ello conlleva para poder financiar otras intervenciones con menos retornos económicos pero más efectividad (como incidir en los determinantes sociales de la salud)
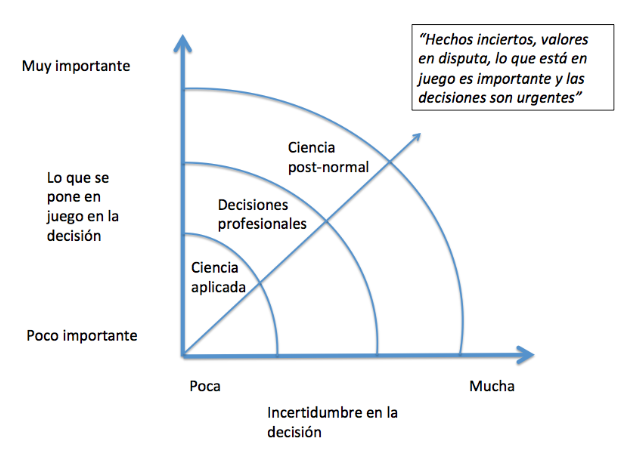
Si las salvaguardas con las que hasta ahora contábamos no son suficientes ¿qué podemos hacer? en mi opinión solo una cosa: introducir nuevas salvaguardas mientras se intenta seguir mejorando las existentes pero en un nuevo marco decisional. Este nuevo marco decisional es el propuesto por la ciencia post-normal.
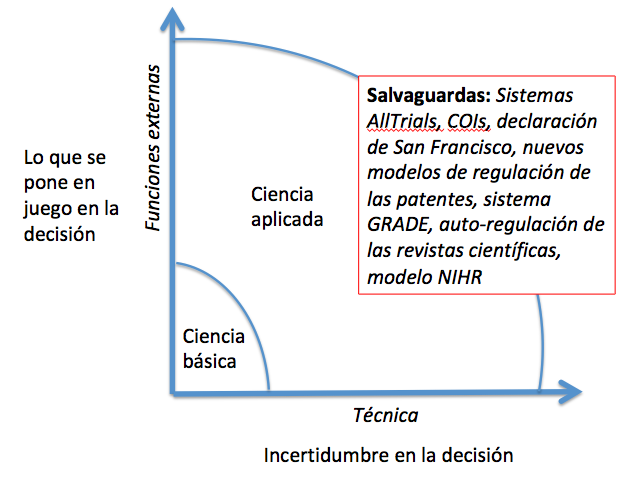
La ciencia post-normal asume la imposibilidad de que las evidencias sean definitivas para tomar decisiones clínicas o de salud pública aunque aboga por mejorarlas (buen gobierno del conocimiento biomédico).
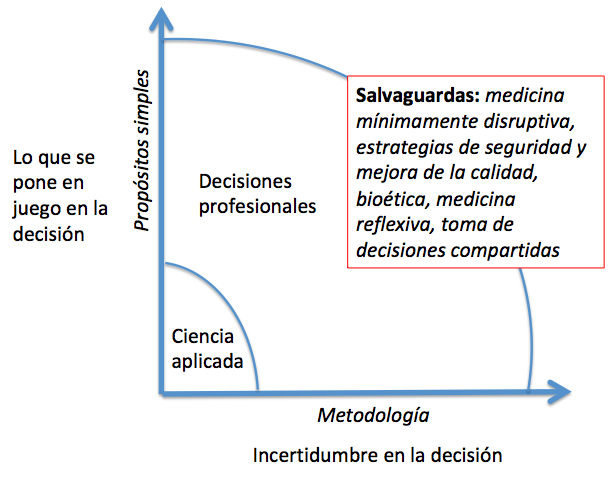
La ciencia post-normal asume que las recomendaciones expertas no son suficientes para poder aplicar las evidencias a los enfermos individuales y por eso exige otras salvaguardas como la toma de decisiones compartidas para reducir la incertidumbre.
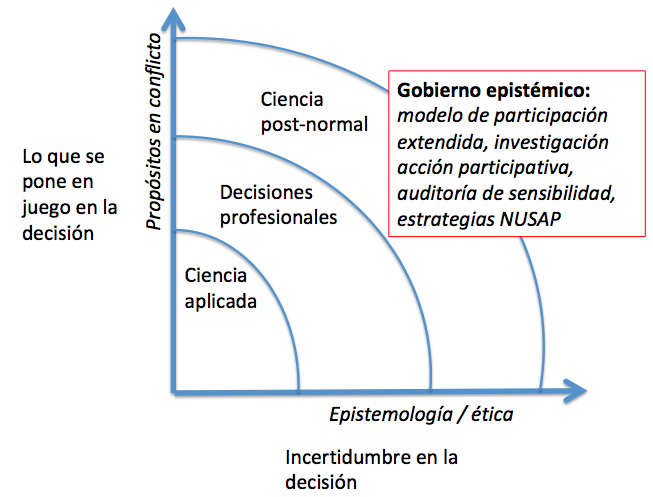
Por último, la ciencia post-normal asume que ni las evidencias empíricas ni los expertos son suficientes para tomar decisiones públicas y por ello propone generar espacios de participación donde estén representados todos los afectados.
Si desactivamos la «coartada de la objetividad» y la legitimidad tecnocratico-positivista podremos abordar con naturalidad las diferentes perspectivas y ámbiotos decisionales que, según se complejizan requieren procedimientos decisionales más sofisticados epsitémicamente hablando.
En un editorial pendiente de publicación en Atención Primaria que he titulado «Gobierno democrático de la ciencia y la tecnología en biomedicina: de la declaración de los conflictos de interés a la deliberación sobre los intereses en conflicto» escribo:
«No se trata en ningún caso de imponer límites a priori al desarrollo de la ciencia y la tecnología sino de (re)negociar quién y cómo se deciden los objetivos en ciencia y tecnología.»
Un texto reciente de Julian Reiss, del departamento de filosofía de la Universidad de Durham, sobre expertos, ciencia y democracia recuerda que el escepticismo sobre la ciencia y la tecnología era lo normal no hace mucho pero que, hoy en día, hay una vuelta a la tecnocracia:
«se nos dice de nuevo que nos sometamos a la autoridad de la ciencia y que dejemos las cuestiones técnicas, incluidas las de gran relevancia social y enorme impacto, a los expertos científicos, porque saben de lo que están hablando.»
Una de las principales razones para que no se plantee la posibilidad de que los ciudadanos intervengan en la evaluación de las tecnologías es su presunta ineptitud. Esta reacción suele ser la habitual cuando se trata de democratizar cualquier espacio. José Antonio López Cerezo nos recuerda en la Introducción de la monografía que editó en 2003, «La democratización de la ciencia»:
«Hace 100 años muchos ciudadanos bien intencionados se llevaban las manos a la cabeza al oír hablar del voto para las mujeres ¿cómo pueden las mujeres, que no frecuentan la educación superior, que no entienden de política, de comercio o de finanzas, aspirar al derecho voto y decidir sobre asuntos públicos? Hoy esta pregunta nos hace sonreír por anacrónica. Sin embargo, una pregunta similar sigue planteándose hoy con respecto a la posibilidad de que los ciudadanos se involucren en la toma decisiones en materia de ciencia y tecnología»
Y continua:
«John Stuart Mill argumentaba que no ha habido nunca una forma de dominación que no les pareciera natural, sólo por ser tradicional, a los que ejercían y también a los que la padecían. Ocurrió con los esclavos, con las clases trabajadoras y con las mujeres: en algún momento de la historia, todos ellos encontraron justificado ser víctimas de una injusta distribución el poder. También hoy muchos profanos encuentran perfectamente natural, y desde luego muy cómodo, que sean únicamente los especialistas quienes toman todas las decisiones en materia de ciencia tecnología»
Reiss recoge los argumentos que sostienen que «las democracias tienden a producir malos resultados porque los votantes son, en promedio, incompetentes». Estas voces abogan por una especie de «epistocracia» donde el poder de voto sea proporcional al conocimiento de los hechos y principios de las ciencias por parte de los votantes y se supriman o bloqueen las voces de los individuos incompetentes a través de un cuerpo de expertos con poder de veto. Al atenuar la influencia de los individuos incompetentes y fortalecer la de los individuos competentes, se argumenta que la epistocracia conducirá a mejores resultados.
Sin embargo, conocer en profundidad no es una condición indispensable para tomar buenas decisiones. Reiss defiende que las personas vivimos en entornos complejos donde es necesario conformarse con capacidades cognitivas y tiempo limitados para tomar una decisión:
«En situaciones como ésta, no es del todo racional recopilar toda la información potencialmente relevante antes de tomar una decisión.»

Normalmente necesitamos que la información de la que disponemos sea «suficientemente buena», un argumento que me recuerda el utilizado por Catherine Z. Elgin «True enough». Las personas suelen utilizar heurísticas que permiten tomar decisiones suficientemente adecuadas y que no requieren más información que la que se pueda manejar en un contexto pertinente.
Existe cada vez más preocupación sobre cómo introducir elementos participativos en la evaluación de las tecnologías, hay ya experiencias valiosas que tenemos que analizar y, sin duda es un reto que habremos de abordar colectivamente y que NoGracias desde ahora sume como una línea de trabajo en la que intensificará su labor. Sigan el descriptor de nuestra nueva web: «Participación, tecnología y Sociedad»
Abel Novoa es médico de familia y presidente de NoGracias


