El último libro del filósofo Daniel Innerarity, «Una teoría de la democracia compleja», explica como el mayor enemigo de la democracia es la simplicidad que, según el autor, tendría dos versiones: la simplicidad que deriva de una inadecuación conceptual (problema teórico), y la que se utiliza como instrumento ideológico (problema práctico).

Según Innerarity, la primera versión de simplicidad se debe a una falta de adaptación de la democracia a las transformaciones del mundo contemporáneo, mientras que la segunda estaría vehiculizada por prácticas políticas que agravan los problemas al configurar el debate político como una simplificación interesada:
«La renuncia a la sofisticación teórica da lugar a una práctica política que beneficia a quien mejor se maneja en el combate por la simplificación, aunque de este modo no se aporte ninguna claridad e incluso se dificulte la inteligibilidad de lo que realmente está en juego.»
Pues de la misma manera, el mayor enemigo de la medicina es la simplicidad: la conceptual (insuficiencia teórica) es finalmente utilizada por «quien mejor se maneja en el combate por la simplificación» que, en medicina, son los intereses profesionales y económicos.
El paradigma estructuralista médico -que nació cuando Syndenham clasificó las enfermedades según sus síntomas y las consideró entidades naturales, y se consolidó cuando Morgagni las correlacionó con cambios anatómicos- se basa en un principio reductor que permitió desde el siglo XVIII enormes avances científicos.

A pesar de que el progreso médico desde entonces ha adoptado diversos patrones de descubrimiento, la idea de Syndenham y Morgagni, que consideraba la enfermedad como algo objetivo y simple, un ente natural, sigue vigente. Como escribe Mossman en su fantástico «The complexity paradox»:
«La aproximación reduccionista ha dominado la investigación biomédica, profundizando significativamente en los mecanismos tras los fenómenos biológicos sencillos y la patogenia de muchas enfermedades. Investigar las partes para entender el conjunto es la principal fuerza motora en la historia de la investigación médica. Pero la naturaleza compleja de los organismos vivos limita severamente esta vía. El poder de la simplificación se reduce significativamente cuando los componentes se comportan interaccionando”
La falta de actualización de nuestros conceptos médicos generan, en medicina y el democracia, una sobrevaloración de las propias capacidades de intervención. Si los fenómenos son sencillos y la causalidad es lineal, las intervenciones sobre algún factor y sus correlatos, fisiológico (tamaño del tumor, mejora de la creatinina, reducción de la glucemia o el colesterol, densidad ósea..) o cuantitativo (escalas de ansiedad, depresión, dolor..), son considerados terapéuticos y tranquilizadores. Otra vez Innerarity:
«Las soluciones simples suelen producir una distensión momentánea de la perplejidad y los conflictos, pero acaban empeorando las cosas, en el plano del conocimiento y de la acción, disminuyendo nuestra capacidad cognitiva y nuestras opciones prácticas.»

Como se señalaba en Nodos:
«La ciencia newtoniana al igual que la maxwelliana -lineales ambas en un sentido matemático- los pilares sobre los que se asentó hasta no hace mucho nuestra visión científica del mundo, no fueron suficientes para sostener el sueño laplaciano. La no linealidad, plasmada en dominios como el caos, la, en definitiva, complejidad, se ha adueñado del sempiterno proyecto de comprender el mundo, a la manera -la única posible de verdad- de la ciencia.”
Y continuan:
“Solo sistemas no lineales son capaces de explicar la aparición de nuevas propiedades; esto es, las emergencias que vemos constantemente alrededor nuestro”
Pero, mientras que para los profesionales sanitarios y la industria farmacéutica, esta falta de sofisticación conceptual -con una idea tipo «las enfermedades son entes objetivos, cada vez mejor conocidas gracias a los avances científicos y tecnológicos y se benefician de intervenciones puntuales tipo «bala mágica» desarrolladas por empresas innovadoras»- es ciertamente ansiolítica y muy beneficiosa económicamente, para los pacientes y la sociedad está teniendo un elevado coste en forma de medicalización y gasto sanitario inútil.

Por eso es tan interesante este reciente editorial del JAMA explicando los procesos de construcción de enfermedades y que empieza con un párrafo que sintetiza perfectamente la idea:
«Los clínicos tienden a pensar que las enfermedades son inmutables, que existen en la naturaleza como los elementos de la tabla periódica o los planetas. La literatura médica refuerza este mito cuando trasmite la idea de que los cambios son el resultado del aumento del conocimiento científico que mueve a la medicina hacia descripciones mejores y más precisas de entidades que están en la naturaleza. Pero, de hecho, las enfermedades no son fijas, e incluso con enfermedades comunes (como la diabetes, la depresión y la anemia), sus definiciones han cambiado considerablemente a lo largo del tiempo, con consecuencias significativas, desconocidas y potencialmente dañinas para los pacientes.»
LOS PROCESOS DE CONSTRUCCIÓN DE ENFERMEDADES
La definición de una enfermedad puede cambiar de tres maneras: 1) un cambio en la definición formal, 2) un cambio en las pruebas diagnósticas, o 3) un cambio del umbral implícito.

(1) Cambio de definición
En primer lugar, una sociedad profesional o un comité de una guía clínica pueden cambiar los criterios de definición de una enfermedad. Estos cambios, casi sistemáticamente, amplían la definición de la enfermedad para poder incluir a pacientes con patologías más leves o en estadios más precoces. Por ejemplo, la hipertensión:
«En los 50 años transcurridos desde que se publicó en la revista JAMA el primer ensayo que mostraba los beneficios del tratamiento de los pacientes con tensión elevada, la hipertensión se ha ampliado desde una definición estrecha (presión arterial diastólica >115 mm Hg), que incluía sólo una pequeña proporción de la población, hasta una definición más amplia (presión arterial >130/80 mm Hg) que ahora incluye aproximadamente el 46% de los adultos de los Estados Unidos»

El síndrome de ovario poliquístico ha duplicado su prevalencia de 1 de cada 12 jóvenes a 1 de cada 6 con un mínimo cambio en los criterios definitorios.

(2) Mayor sensibilidad de las tecnologías diagnósticas
En el editorial ponen el ejemplo de la utilización de la resonancia magnética funcional cardíaca en lugar del ecocardiograma transtorácico bidimensional que se asocia con un aumento de la prevalencia en la población estimada de miocardiopatía sin afectación del ventrículo izquierdo del 1% al 15%.

(3) Cambio del umbral diagnóstico:
Por ejemplo, el autismo. Los estudios que examinan las diferencias en las medidas psicológicas y neurológicas entre las personas a las que se les ha diagnosticado autismo y las que no lo tienen, han mostrado una disminución de la brecha en los últimos 20 años. O sea, el diagnóstico de autismo está cada vez más cerca de la normalidad aunque su impacto en términos de etiqueta y farmacologización es cada vez más elevado.
LAS CONSECUENCIAS
A. Los cambios en las definiciones de enfermedades generan enorme daño al distorsionar las percepciones de las tendencias de incidencia y prevalencia de las enfermedades, generando una sociedad hipocondriaca y medicalizada
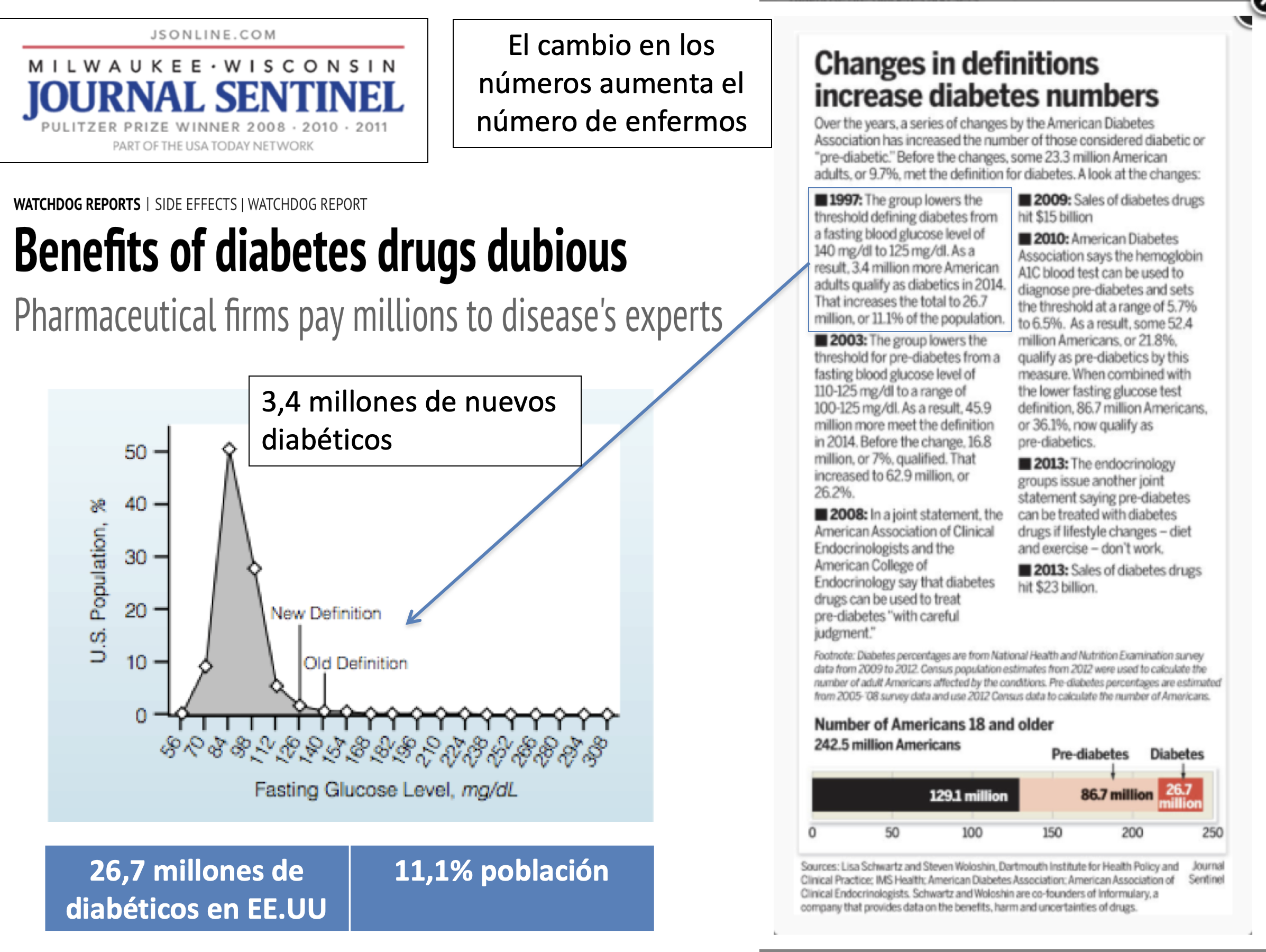
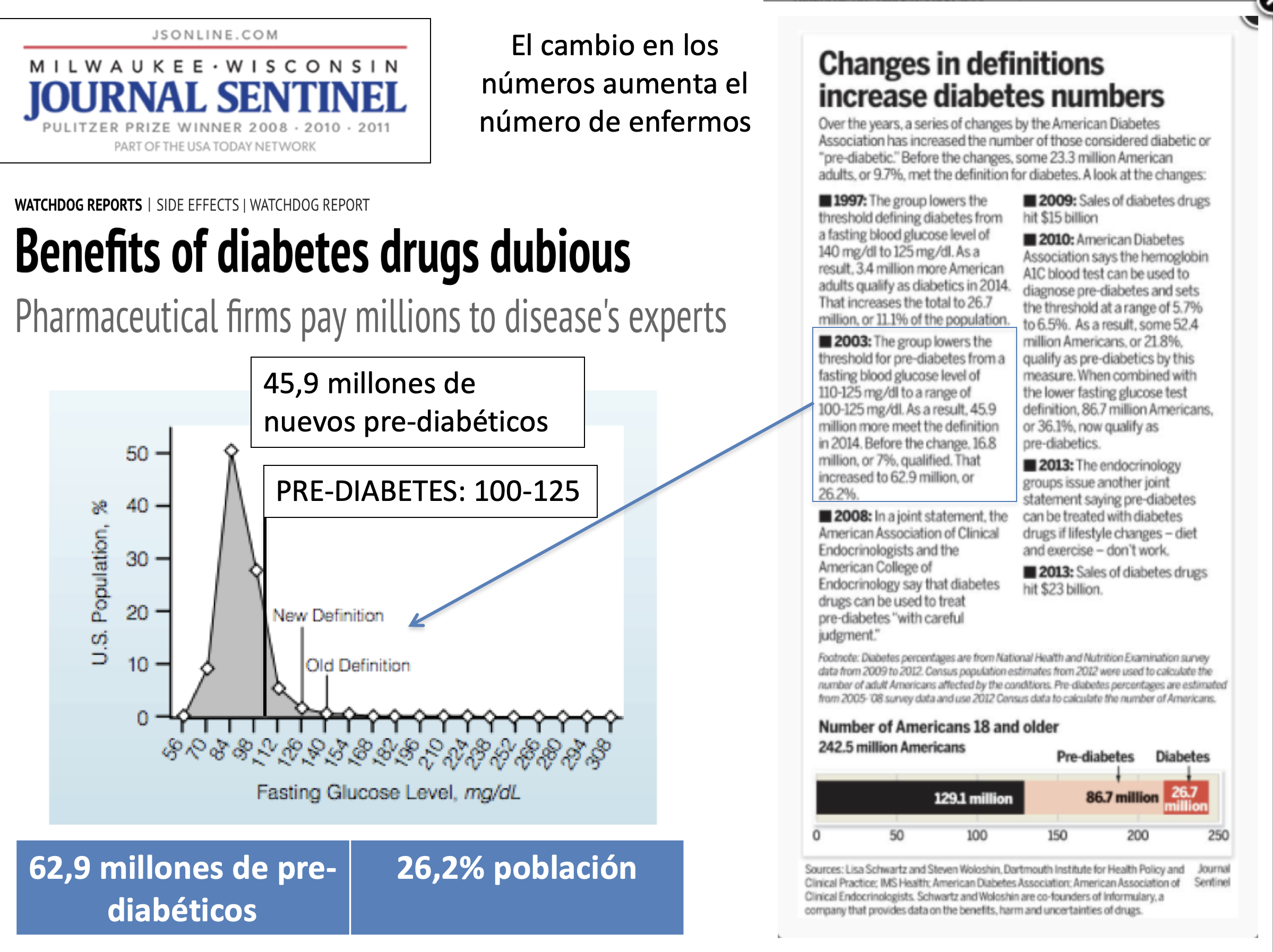
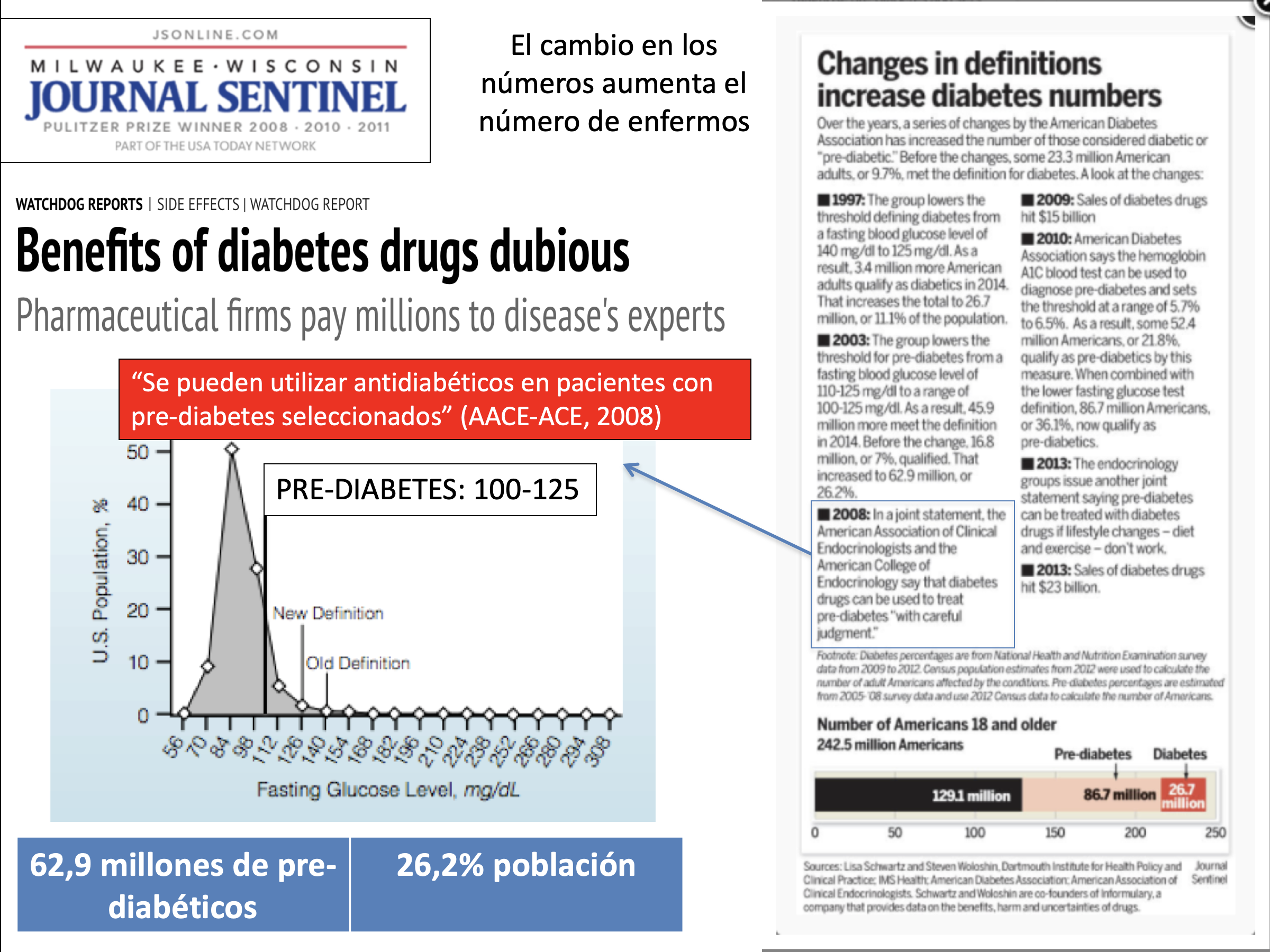
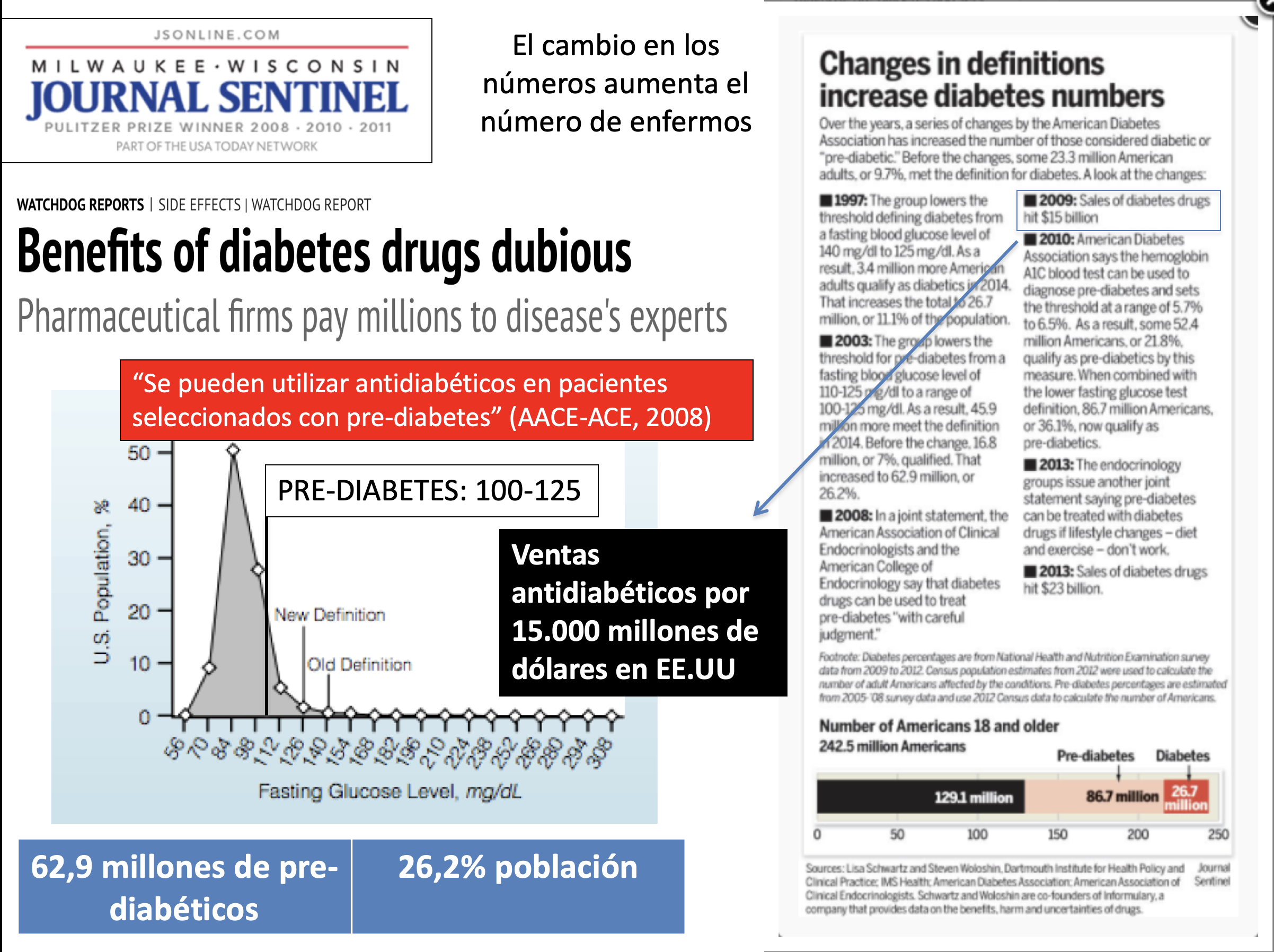

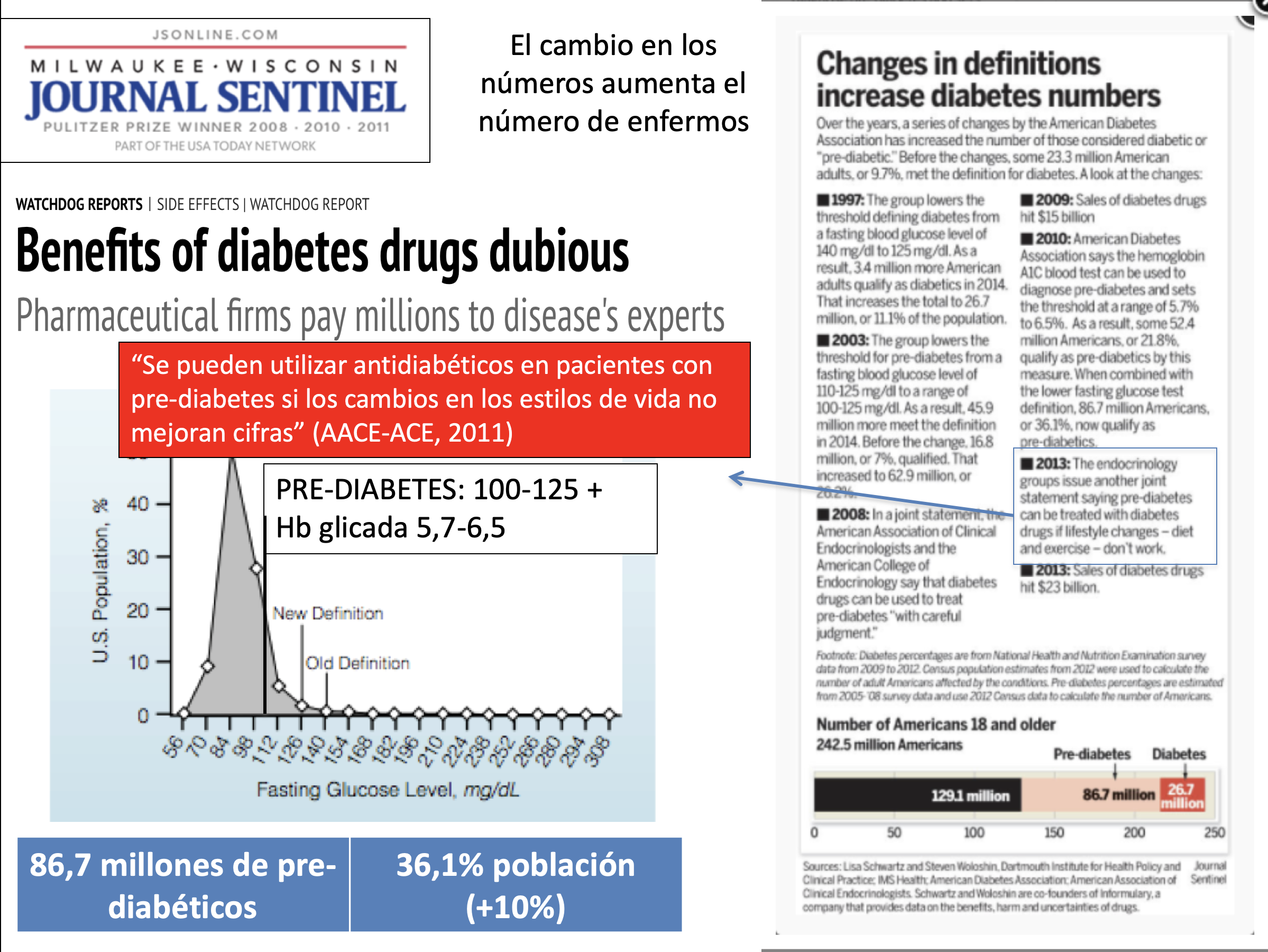
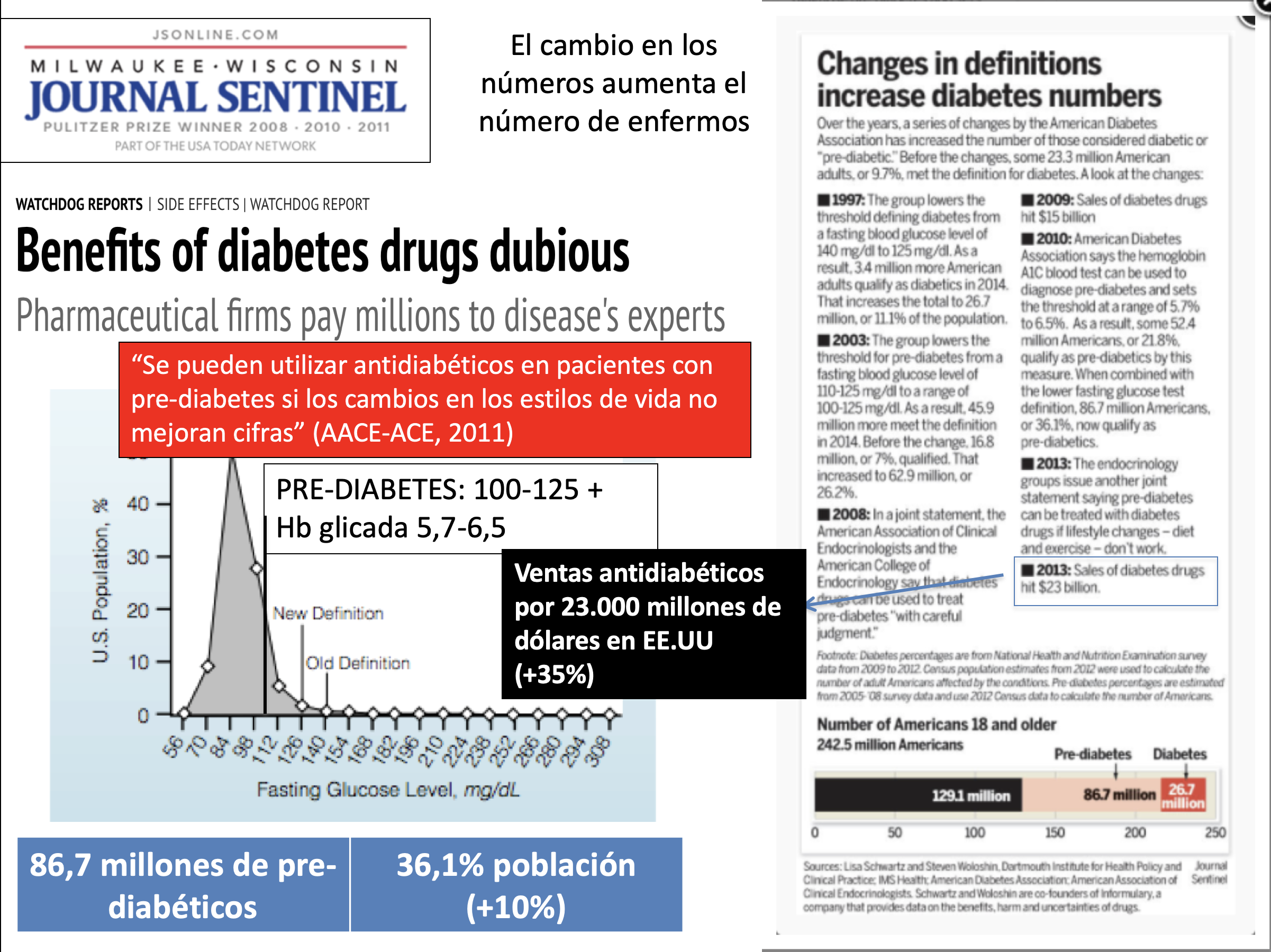
El aumento de la incidencia de diabetes es un buen ejemplo. Arriba podemos ver las consecuencias de los paulatinos cambios en la definición de diabetes y prediabetes. Hoy en día:
(1) 87 millones de estadounidenses (36% de los adultos) tienen pre-diabetes; más de 26 millones tienen diabetes tipo 2. En combinación, más del 45% de todos los adultos están en riesgo de ser tratados con medicamentos.
(2) A pesar de que ninguno de los 30 nuevos medicamentos para la diabetes que han entrado en el mercado entre 2003 y 2014 han demostrado mejorar los resultados clave (reducción de eventos isquémicos, ceguera u otras complicaciones de la enfermedad), el gasto en antidiabéticos ha pasado de 15.000 millones de dólares anuales en EE.UU en 2009 a 23.000 en 2013
B. Los cambios en las clasificaciones de las enfermedades también distorsionan la percepción del éxito en el tratamiento de las enfermedades:
«Cuando se modifica la definición de una enfermedad para incluir una enfermedad más leve o precoz, los individuos con casos más leves tienen menos probabilidades de sufrir consecuencias graves de su enfermedad, pero siguen estando incluidos en el número total de casos de enfermedad diagnosticados. Por lo tanto, los resultados de la salud, medidos como resultados de la enfermedad/los casos diagnosticados, parecerán mejorar, incluso cuando no haya un efecto real.»
Gran parte de la justificación para ampliar las clasificaciones de las enfermedades se basa en falsas asunciones:
- Falsa suposición sobre los beneficios de la detección temprana de las enfermedades
- Falsa inferencia de que los beneficios de los tratamientos demostrados en ensayos clínicos, utilizando la definición más antigua de enfermedad, son aplicables a los pacientes con enfermedades más precoces y leves:
«Los pacientes con enfermedades más tempranas y leves tienen menos probabilidades de beneficiarse en términos absolutos, pero es tan probable que sufran daños a causa de las intervenciones médicas como los que tienen enfermedades más graves, lo que hace más probable, en general, que un paciente sufra daños por los tratamientos»
- Falsa afirmación de que el hecho de hacer que los pacientes sean conscientes de un mayor riesgo de enfermedad permitirá más efectividad de las propuestas de cambios en los estilos de vida. Es probable que esta impresión no sea cierta, ya que múltiples ensayos han demostrado que incluso la información de riesgo altamente personalizada no cambia las conductas relacionadas con la salud.
C. Las implicaciones para los sistemas de salud son también graves:
«La desviación de los recursos al tratamiento de los más enfermos leves está amenazando la viabilidad de los sistemas de atención sanitaria en todo el mundo»

Según una estimación, el costo de los medicamentos para tratar a los pacientes adicionales que se habrían visto afectados por los cambios en las definiciones de diabetes, hipertensión e hipercolesterolemia a principios del milenio, habría consumido el 56% del gasto total en salud del Gobierno chino en 2017. Las implicaciones económicas son brutales.
LAS SOLUCIONES
Como decíamos al principio, la simplificación conceptual y la ciencia reduccionista, produce beneficios para algunos grupos como son los profesionales y los industriales. Escriben los autores del editorial:
«Hasta la fecha, las sociedades profesionales y los comités de redacción de guías han mostrado mínimo interés en abordar las consecuencias de los cambios en las definiciones de las enfermedades o de las recomendaciones para introducir tecnologías más sensibles para las enfermedades.»
A las sociedades científicas e instituciones profesionales no les interesan los daños en términos de complicaciones médicas, efectos adversos de las intervenciones, daños psicológicos causados por la etiqueta de enfermedad o los perjuicios financieros que conllevan los procesos expansivos de construcción de enfermedad.
¿Qué se puede hacer? Mejor conocimiento y más transparencia e independencia. Los cambios en las definiciones de las enfermedades deben ser evaluados y cuestionados con el mismo rigor que cualquier otra intervención médica:
«Los métodos actuales, que a menudo se basan en opiniones más que en pruebas y pueden verse influídos por conflictos de interés académicos y financieros, no son sostenibles.«
También los procesos de evaluación de la tecnologías sanitarias diagnósticas deben tener en cuenta tanto la exactitud como los posibles cambios en el espectro de pacientes clasificados como enfermos
Además deben garantizarse procesos independientes no contaminados por los conflictos de interés.
EPÍLOGO
La medicina como institución no está siendo capaz de gestionar la creciente complejidad del binomio salud/enfermedad y es impotente ante quienes ofrecen una interesada simplificación tranquilizadora. Como escribe Innerarity:
«Poco importa que muchos candidatos propongan soluciones ineficaces para problemas mal identificados con tal de que todo tenga la nitidez de un muro, se haya designado un culpable absoluto o sea tan gratificante como para saberse parte de un nosotros incuestionable.»
La complejidad del conocimiento médico no puede seguir gobernándose con los parámetros profesionales e institucionales del siglo XIX.
Pero mantener la medicina ante la indigencia intelectual que produce el paradigma estructural tiene demasiados beneficios para demasiados colectivos con demasiado poder.
Mientras, los enfermos y la sociedad siguen solos y abandonados ante la tormenta perfecta de la medicalización.
Abel Novoa es médico de familia y presidente de NoGracias


Interesante artículo. Da pie a muchas consideraciones y reflexiones.
En 1840 un habitante de Manchester, ciudad de a la sazón el país más desarrollado del mundo, tenía una esperanza de vida de menos de 40 años. Esto era extrapolable a ciudades de los países más avanzados de Europa. Esa corta longevidad no era debida a un reloj biológico particularmente cicatero, sino a un conjunto de procesos que incidiendo en su biología, acortaban una vida que de otro modo hubiera sido más larga. A esos procesos, entonces y ahora les llamamos enfermedades.
El habitante de Manchester, si pudiera mirarnos a la cara, podría muy bien hacernos la siguiente reflexión: Ustedes se gastan millonadas en salud, es cierto, pero ¿Cuánto vale en dinero los años que yo no he vivido? ¿La falta de ingresos que ha tenido mi familia con mis bajas y final muerte? Yo también tuve además que gastarme lo que no tenía en botica y médicos que ni comprendían lo que mi enfermedad era, ni a la postre, me curaron.
Hace 100 años, en 1920, en el ABC madrileño salió un escándalo. De los niños del Hospicio ingresados en un año, pasando de mil, su mortalidad había sido cercana al 100%. Hoy, cualquier madre con una leche maternizada y agua limpia, que era lo principal que no había en el Hospicio en 1920, saca adelante a su prole sin problemas. ¿Cuánto vale, por comparación al precio de esas leches modernas, lo que dan?
Cuando barajemos el coste económico sanitario, junto a la columna contable del Debe, debemos poner la del Haber. Sin ello, nunca nos cuadrarán las cuentas.
Por otra parte la economía no es un juego de suma 0. No invertir en Sanidad no implica necesariamente que la riqueza que no se crea en la Sanidad vaya a otra parte. Simplemente, no se habrá producido ninguna riqueza en Sanidad que no podrá por tanto ir tampoco a ninguna otra parte.
¿Lo anterior significa que no debamos estar en guardia ante los nuevos problemas y ante el derroche o la mala inversión? En modo alguno. La anterior reflexión solo indica que estamos mejor. Que de Altamira para acá, salvo en Pintura, en todas las cuestiones técnicas, estamos mucho mejor.
Sin rasgarnos pues las vestiduras, y reconociendo el progreso realizado, debemos hacer frente a los nuevos desafíos y las nuevas realidades. Pero habremos de definir correctamente los problemas si queremos acertar correctamente con las soluciones. Una mala acotación de un problema es solo una queja vaga que tiene el peligro de motivar la aplicación de otro problema mayor.
¿Esta nuestra sociedad excesivamente medicalizada? Con mi práctica personal, habiéndome pasado los últimos años quitando más medicinas que poniéndolas, podría individualmente responder que sí. Pero lo cierto es que me engañaría. La inmensa mayoría de medicamentos que he retirado ha sido por falta de eficacia sobre las enfermedades que aquejaban los pacientes, no porque estos no tuviesen ninguna enfermedad. Bajo ese punto de vista, no nos sobra medicación, sino que nos falta.
Pero eso sí, medicación de la buena.
Excelente, didactica reflexion, buena exposicion, buenos contenidos. Es claro que hemos mejorado en calidad y cantidad de vida. Yo no soy medico, solo opino. Creo fundamental un buen diagnostico, osea descubrir la causa de la patologia, creo que el tratamiento de enfermedades, a menudo debe ser multidisciplinar…con pruebas clinicas se puede deducir aquello que causa el trastorno. No sera muy a menudo la causa un sintoma mas?? La medicina ha llegado a la especialidad, el medico no ausculta, remite a pruebas clinicas y a partir de eso emite el diagnostico que conlleva la medicacion. La relacion seria enfermedad, maquina. Pastilla.
Seria conveniente una relacion medico paciente no posible con el sistema actual. Se trataria de interrogar al paciente sobre su biografia e intentar dilucidar la causa primera que haya podido originar el trastorno. No digo que esto se lleve a un plano exhaustivo pero si elemental. El medico carga con demasiados pacientes, no los conoce. Debe de haber una cantidad importante de patologias somaticas encubiertas, o lo son todas de alguna manera?? Quiza hablo de una utopia, el medico no derivara a todos los pacientes al psicologo. No obstante el tema del inconsciente y sus manifestaciones, a menudo patologicas es una realidad…divago simplemente, me ha parecido una exposicion muy brillante la suya, esta dotado para las letras…gracias
Gracias a usted.
Todos esos aspectos que menciona han sido siempre de actualidad. La relación médico/paciente en todas las épocas se ha considerado mejorable. Tendemos a idealizar una medicina antigua con un médico prácticamente de la familia, pero contra esa visión bucólica salta por ejemplo Quevedo dando innumerables consejos para no acudir jamás a médicos ni cirujanos, dos oficios que entonces estaban netamente separados, pero considerados igual de perniciosos.
A mayor eficacia técnica el medico ha ido sustituyendo la palabra por la acción. El paciente ha ganado con ello, ya que por regla general, cuantas más palabras se emplean con un paciente es porque las posibilidades terapéuticas son menores. Sin embargo se echa de menos y se demanda una relación más de hermandad humanitaria, y ese ha sido sin duda uno de los mayores objetivos de la Medicina, y no se puede perder. Lamentablemente no falta mucho para que al marcar un número telefónico salga una voz que diga: si su mal es de cabeza marque 1; si del pie, marque 2.
Tiempo al tiempo…
Un saludo
La frase una persona no está enferma porque tiene una enfermedad, sino que tiene una enfermedad (o “varias”) porque está enferma, aparte de las connotaciones y matices que corresponden, apela a algo nuclear en todos los procesos de salud, enfermedad y curación: el paciente, la persona.
La Medicina, a menudo, se despista de este norte siguiendo cantos de sirena reduccionistas y mecanicistas, séase, cortovisionistas y cortoplacistas. Curso de acción que dificulta (cuando no bloquea) los necesarios enfoques sistémicos de tales procesos, aunque perfectamente adaptado a las lógicas del Mercado. Lo que, por otra parte, como bien se indica en la entrada, no desmerece los imprescindibles logros de tal abordaje reduccionista.
Coronavirus desde Wuhan sí, pero también contaminación del aire, alimentos y agua; alimentación deficiente; turnos laborales de 12 horas, con 1 o 2 días de descanso al mes… Se considera que debemos la mayor parte del reciente incremento de la esperanza de vida a las medidas de Salud Pública, no a medicación “de la buena.”
“Cuando no entendemos la sociedad, la medimos.” Parafraseando al Innenarity de Política para perplejos, cuando renunciamos a entender la enfermedad en términos de sistemas adaptativos complejos en acción, desde la totalidad de la persona y su individualidad, reducimos el problema a poner un nombre (o varios) de “enfermedad” a medida de lo que sea: la tensión, el azúcar, el colesterol (el malo)… y estandarizar su tratamiento.
Desde esta perspectiva, sigue sobrando medicalización y farmacologización de problemas que tenemos que abordar y resolver por otras vías. En consecuencia y con cierta involuntaria pero inevitable lógica antimercado, tendremos, efectivamente, que seguir reduciendo a nuestros pacientes carga de medicación innecesaria, ineficaz o yatrogénica.
El artículo plantea algo que pensaba previamente, aunque no descarto que mis ideas preconcebidas me lleven a una interpretación sesgada. Claro que existen enfermedades para las que no tenemos tratamientos eficaces, y es lógico que los busquemos. Lo que creo entender es que la sanidad, como institución, tiene difícil conseguirlo por el peso excesivo de la industria y sus beneficios. En símiles naúticos, es un barco escorado por ese enorme peso, o quizás lastrado e incluso anclado; difícil o imposible llegar así a buen puerto. Quizás tendriamos que arreglar el barco, como primera prioridad, pero no se ven planteamientos oficiales al respecto. Mis disculpas por la metáfora naútica, que tampoco es un campo que domine y puede no ser acertada.
Al menos, hablemos de ello. Gracias por el debate
Esculapio, que se creía amamantado por una cabra y cuyo oficio se lo había enseñado Quirón, alguien que se creía medio caballo medio hombre (siempre he pensado que de esos orígenes no podía salir nada bueno) tuvo varios hijos. Podalirio es el que se dedicó a las pócimas, pero Macaón empleaba la mano e Hygeia la higiene.
Igualar Farmacia con Sanidad en un puro reduccionismo de esos que queremos evitar.
Cuando Pasteur luchando solo contra el consenso democrático del momento logró hacer triunfar su punto de vista sobre esos bichitos, en todos los hogares de la tierra se instauró el rito de hervir la leche tres veces. Eso es Sanidad, y ahora la hacen las madres y los ingenieros de caminos, más que los médicos.
Invertir en Sanidad no es sólo fabricar medicamentos. Hay muchas más vías.